16. Juli 2021
Morbus Menière – Was tun?
Vor 160 Jahren wurde die Erkrankung Morbus Menière das erste Mal beschrieben. Martin Westhofen vom Universitätsklinikum Aachen hat zusammengetragen, was über die Krankheit bekannt ist und wie sie heutzutage behandelt wird.
Einleitung und Prolog
Die durch Prosper Menière 1861 (Abb. 1) erstmals beschriebene Erkrankung löste nicht nur bei der Erstpublikation, sondern seither bis auf den heutigen Tag zahlreiche Diskurse und wissenschaftliche Kontroversen aus. Menière ordnete die Erkrankung, die man bis dahin für ein Hirnleiden gehalten hatte, der Verursachung durch ein Ohrenleiden zu.

Poträt Prosper Menière (1799-1862) und Historische Skizze aus einer wissenschaftlichen Arbeit zur Symptomatik der Menière Erkrankung. Es werden Drehschwindel, Korpfdruck, Tinnitus durch tanzende Menschlein am Ohr und Nastagmus-Augenbewegungen als Zeichen dargestellt (nach Fick IAN, 1966, JLO 80:2289).
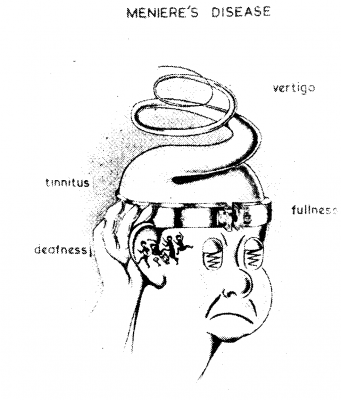
Die Erkrankung wird durch die Kombination der drei Symptome, die Menière Trias, Tinnitus, Drehschwindel und Hörminderung beschrieben (Abb. 2). Sie war erstmals vom Namensgeber mit der Ursache im Bereich des Innenohrs in Zusammenhang gebracht worden, als er eine junge Frau zur Notfallbehandlung zugewiesen bekam, die akut unter der oben genannten Trias litt. Da sie wenig später verstarb, kam es zur Autopsie des Felsenbeins [Knochen, der das Innenohr umgibt; Anm. d. Red.] der jungen ehemaligen Patientin, die einen Befund im Gleichgewichtsorgan, nicht aber in der Cochlea ergab.
Während Zeitgenossen weiterhin zu Unrecht an eine Hirnerkrankung glaubten, setzte sich Menière mit seiner Annahme der Ursache im Innenohr durch. Durch histologische Untersuchungen an Felsenbeinen und durch Experimente an Tieren, wurde später die Fehlsteuerung des hydrostatischen Drucks im Endolymphraum der Schnecke und des Labyrinths als Konzept der Verursachung diskutiert. Dies konnte 2007 durch eine japanische Gruppe (Nakashima, T., et al.) im MRT und in Verbindung mit Vorschlägen für die Klassifikation der Erkrankung in Deutschland durch Gürkov 2012 gezeigt werden.
Aktuell sorgt für weitere Kontroversen der Umstand, dass nicht alle Patienten mit Symptomen die typischen MRT-Bilder aufweisen und nicht alle Patienten mit typischen Befunden Synptome der Menière-Erkrankung berichten. Erschwerend kommt hinzu, dass nur in etwa einem Drittel der Fälle Befunde und Beschwerden der Menière-Erkrankung ohne weitere Erkrankungen mit Folgen für das Gleichgewicht vorliegen, die ebenso in der Lage sind, Attacken von Schwindelbeschwerden oder die vorübergehende Verschlimmerung der im Intervall zwischen den Menière-Attacken bestehenden Schwindelbeschwerden herbeizuführen. In diesem Zusammenhang werden oft die vestibuläre Migräne und die Polyneuropathie genannt, deren Differenzierung im Einzelfall kritisch sein kann.
Diagnoseverfahren und Diagnosestellung
Bevor Behandlungsschritte gegen Morbus Menière eingeleitet werden, müssen alle Kriterien für die Diagnose des Menière geprüft und belegt sein. Hierfür stehen Empfehlungen der internationalen Fachgesellschaft (Bárány Society) zur Verfügung. In Deutschland haben Hals-Nasen-Ohrenärzte, Neurologen und Audiologen eine gemeinsame S2k-Leitlinie unter dem Dach der Arbeitsgemeinschaft medizinisch wissenschaftlicher Fachgesellschaften (AWMF) formuliert, die im März 2021 veröffentlicht wurde.
Das Konzept der Diagnostik besteht darin, Befunde zu sichern, die eine Lokalisation der Beschwerden innerhalb des Innenohrs, Cochlea und Labyrinth, zulassen, da die Erkrankung grundsätzlich in den Anteilen des Innenohrs lokalisiert ist. Hierzu gehören die Cochlea, das Labyrinth mit Bogengängen und Otolithenorganen sowie Kapillaren und Klappensysteme mit feinsten Strukturen, die der Regulation des hydrostatischen Drucks in den beiden Flüssigkeitskompartimenten des Innenohrs, der Endolymphe und der Perilymphe dienen. Dies ist umso wichtiger, da der Endo- und Perilymphraum mittelbar mit dem Schädelinnenraum in Verbindung steht.
Durch zahlreiche Regulkationsmechanismen im und am Innenohr werden Druckänderungen im Schädelinneren, zum Beispiel beim Pressen oder bei Kopftieflage sehr rasch ausgeglichen.
Hierfür stehen im Innenohr eine Reihe von Mechanismen bereit, die zum Teil hormonell und chemisch, zum Teil durch mikromechanische Organstrukturen gewährleistet werden. Dadurch wird der Druck im Innenohr, das technisch betrachtet einen Drucksensor darstellt, weitgehend konstant gehalten. Das Sensororgan vermag dadurch kurzzeitige Druckschwankungen (akustische Schwingungen oder Kopfbeschleunigung) zu erfassen und in Nervenimpulse umzusetzen. Bislang entziehen sich diese druckstabilisierenden Mechanismen größtenteils der Untersuchung in der klinischen oder der Praxis-Routine.
Wesentlich für die Planung der Untersuchungen und den Beginn der Therapie bei Verdacht auf Morbus Menière sind:
• Häufigkeit und Schwere der attackenweise auftretenden Beschwerden
• Hörvermögen und Sprachverstehen
• Weitere Erkrankungen, die zu attackenweise auftretenden Schwindelbeschwerden führen können
• Erfolg vorangegangener medikamentöser und ggf. operativer Therapie
Vereinzelt wurden in unserer Klinik Fälle beobachtet, bei denen die Menière-Erkrankung nach Cochlea-Implantation andernorts auftrat. Die Zeiträume nach den Operationen waren jeweils mehr als zwei Jahre. Die Hörleistung mit dem Implantat hatte nicht abgenommen, vereinzelt wurden Änderungen der Hörwahrnehmung in der Attacke angegeben. Die medikamentöse Therapie war in den beobachteten Fällen erfolglos geblieben. Bei den Patienten war jeweils keine adäquate Funktion der Cochlea, jedoch noch eine Funktion des Labyrinths aufgefallen.
Da die Innenohrfunktionen in Cochlea und Labyrinth individuell vom Krankheitsverlauf in unterschiedlichem Maß betroffen sein können, selbst die unterschiedlichen Sensororganellen im Labyrinth sind nicht alle gleich stark betroffen, müssen sämtliche Funktionen des Innenohrs und der nachgeschalteten Nervenbahnen einzeln geprüft werden. Da die Funktion des Labyrinths durch fünf einzelne Sensororgane gestellt wird, müssen alle Sensoren seitengetrennt und einzeln geprüft werden. Hierzu gehört auch die bisweilen unangenehme Prüfung mit Kalt- und Warmreizung (kalorische Prüfung).
Durch die Gesamtheit der diagnostischen Labyrinthprüfungen gibt es Befundmuster, die Störungen des Gleichgewichtsnerven und solche, die eine Lokalisation im Labyrinth zulassen. Analog müssen auch Funktionsstörungen des Hörnerven als Ursache für Tinnitus und Hörminderung im Einzelfall ausgeschlossen werden. Bei Lokalisation krankhafter Befunde im Labyrinth kommt die Menière-Erkrankung in Betracht.
Die Diagnose des Morbus Menière geht von einer unbekannten Ursache aus (d.h. idiopathisch), die zu Attacken von Endolymph-Druck-Attacken, dem sogenannten Hydrops, führt. In Aachen werden Patienten, die nicht mit Cochlea-Implantaten versorgt sind, zur Klärung der Hydropsursache vor operativer Behandlung (nach Fehlschlagen medikamentöser Behandlung) durch ein spezielles Kernspintomografie-Verfahren (Hydrops-MRT) untersucht. Während der Nachweis des Hydrops die Diagnose bestätigt, schließt der fehlende Nachweis sie nicht aus.
In seltenen Fällen sind eigene Sonderformen der Erkrankung zu beobachten, die durch besonders starken Orientierungsverlust während der Schwindelanfälle oder andere, die durch Verbesserung des Hörvermögens unmittelbar vor der jeweiligen Attacke auffallen (vergl. unten).
Wahl der Therapieverfahren
Der erste Schritt der Behandlung nach eindeutiger Diagnose ist die Verabreichung von Medikamenten in der Regeldosis (on-label). Wissenschaftliche Belege für die Wirksamkeit medikamentöser Therapie sind nicht eindeutig und werden weiterhin kontrovers diskutiert. Die geringe Evidenz der medikamentösen Therapie hängt mit einer Vielzahl von Ursachen zusammen, unter anderem mit dem unregelmäßigen Auftreten der Symptome in vielen Fällen oder mit Begleiterkrankungen. Diese können nämlich dafür verantwortlich sein, dass Beschwerdefreiheit durch Medikamente wie zum Beispiel Betahistin nicht oder nicht hin-
reichend eintreten. Bei nicht wenigen Patienten tritt der Therapieeffekt erst bei höherer Dosis als der Regeldosis auf (off-label). Die Therapieentscheidung und die Einstellung der gegebenenfalls geeigneten Hochdosistherapie erfordert ein besonders hohes Maß an Erfahrung für den Einzelfall. Der Therapieversuch mit Cinnarizin-Tabletten und Cinnarizin-Kombinationspräparaten ist zulässig, wenngleich auch hierfür strengste Evidenzbelege fehlen. In der Akutphase ist unter Berücksichtigung der cochleären und labyrinthären Befunde die Behandlung mit Cortisteroiden angezeigt. Diese können oral, intravenös oder lokal durch das Trommelfell hindurch (transtympanal) verabreicht werden.
Bei fehlendem Ansprechen auf medikamentöse Therapie ist die operative Therapie gerechtfertigt. Die Wahl der jeweiligen operativen Therapie hat sich zunächst danach zu richten, ob die Funktion des Innenohrs erhalten oder ausgeschaltet werden sollte.
Der Erhalt der Innenohrfunktion und die Heilung der attackenweise auftretenden Menière-Erkrankung ist in circa zwei Drittel der Fälle durch die endolymphatische Shuntoperation (Saccotomie) möglich, die den Diagnosekriterien entsprechen und nicht auf medikamentöse Therapie ansprechen. Kontroversen zu diesem Vorgehen wurden unter anderem dadurch beflügelt, dass eine Placebo-kontrollierte Studie zu dem Schluss gelangte, es handele sich um ein Verfahren, dass dem Placebo-Vorgehen nicht überlegen sei. Nachfolgende Reevaluation der Studienstatistik zog diese Bewertung allerdings in Zweifel und führte zu einer Neubewertung. Daher wird die endolymphatische Shuntoperation weiterhin kontrovers diskutiert, allerdings von der überwiegenden Anzahl erfahrener Zentren mit dem oben angegebenen Erfolg durchgeführt.
Es gibt allerdings Fälle, die nach wenigen oder auch zahlreichen Attacken der Erkrankung hochgradig schwerhörig geworden sind oder eine Schwerhörigkeit entwickelt haben, die sich für die erfolgreiche Versorgung mit Hörgeräten zum Erreichen des Sprachverstehens nicht mehr eignet. In diesen Fällen ist das Ziel der operativen Therapie, die Schwindelattacken zu heilen, indem das Gleichgewichtsorgan, von dem die Attacken ausgehen, ausgeschaltet wird. Funktionserhalt etwa durch eine endolymphatische Shuntoperation ist in diesen Fällen nicht angebracht. Stattdessen wird die Ausschaltung des Innenohrs empfohlen, wenn es sich um eine einseitige Betroffenheit handelt. Der Eingriff über einen unauffälligen Zugang zum Mittelohr führt zu einem Kurzschluss zwischen Endo- und Perilymphraum und wird so angelegt, dass es nach dem Eingriff nicht zum Verschluss dieser Verbindung kommen kann (Cochleo-Sacculotomie). Als Kollateraleffekt zur Labyrinthausschaltung fällt auch das Resthörvermögen aus.
Da der Zugang zum Innenohr für die Operation partiell analog zur Cochlea-Implantation durchgeführt wird, ist während des Eingriffs die Cochlea-Implantation durch geringe Erweiterung der Operation machbar, falls der Patient dies wünscht. Dadurch werden die Schwindelbeschwerden, die durch den Morbus Menière des betroffenen Ohrs verursacht werden, abgestellt und gleichzeitig das Hörvermögen und Sprachverstehen durch Cochlea-Implantation gebessert. Das gesamte Vorgehen in Zusammenhang mit der Cochlea-Implantation entspricht demjenigen bei einseitiger Ertaubung (Single-Sided Deafness, siehe Schnecke 111).
Entscheidung in komplizierten Fällen
Bisweilen treten Sonderformen der Menière-Erkrankung auf, die für den betroffenen Patienten die Situation verschärfen und für den behandelnden Arzt die Entscheidung und Beratung erschweren können. Sind vordergründig die Otolithenorgane von der Erkrankung betroffen, treten Schwindelattacken auf, die zu temporärem Verlust der Orientierung im Raum und zu plötzlichen Sturzereignissen führen können. Nach dem Erstbeschreiber werden diese Attacken (vestibuläre Drop Attacks) als Tumarkin-Anfälle bezeichnet. Da die Lokalisation der Ursache, meist gestörter Wasser- und Salzhaushalt im Innenohr, dem Vestibulum,
somit zwischen Cochlea und Labyrinth zugeordnet wird, ist eine ernstere Prognose zu stellen. Hörminderung und Funktionsstörung des Labyrinths nehmen in der Regel schneller zu und die Patienten sind durch die vestibulären Drop Attacks stärker beeinträchtigt. Nach eigener Erfahrung bringt daher frühzeitige Therapie besonders in diesen Fällen bessere Erfolge.
Andere Sonderformen fallen dadurch auf, dass bei Einsetzen der akuten Schwindelbeschwerden die vorbestehende Hörminderung vorübergehend während der Schwindelattacke nachlässt. Bisweilen dauert der Effekt noch nach Abklingen des Schwindels an (Lermoyez-Syndrom). Die Ursache ist bislang unbekannt, neue Mitteilungen belegen, dass bei Lermoyez-Patienten der Hydrops ähnlich den Bildern bei Menière-Erkrankung durch Hydrops-MRT-Untersuchung nachgewiesen werden kann.
Die Diagnose der Menière-Erkrankung kann im Einzelfall trotz der eindrucksvollen Symptome und Befunde dadurch erschwert werden, dass die Erkrankung nicht zeitparallel beidseits auftritt. Dies betrifft sowohl die Erstmanifestation als auch das Auftreten der einzelnen Attacken.
In bis zu 30 Prozent der Fälle ist mit dem zusätzlichen Vorliegen der vestibulären Migräne zu rechnen, die eine eigene Ursache haben dürfte und eine eigene Therapie verlangt. Die Überlagerung der Menière-Symptome und derjenigen der vestibulären Migräne erschwert die diagnostische Beurteilung und die Einschätzung der Erfolge nach Behandlung. Zu diesem Fragenkreis bestehen weiterhin energische Kontroversen im wissenschaftlichen Diskurs.
Weitere Erschwernis in der Differenzierung des Krankheitsbildes kann bei Vorliegen einer Polyneuropathie entstehen, die im Einzelfall Schwindelsymptome verursachen, welche die Menière-Symptome unglücklich überlagern können.
Fazit
Die Menière-Erkrankung stellt für die Diagnose und Falleinschätzung im Einzelfall hohe Ansprüche an die präzisen Angaben der betroffenen Patienten und die ausführliche Diagnostik durch die Hals-Nasen-Ohrenärzte. Die medikamentöse Therapie sollte stets vor der Entscheidung für operative Verfahren auch in Form von Hochdosistherapie erfolgen. In Fällen von Menière-Erkrankung mit hochgradiger oder an Taubheit grenzender Schwerhörigkeit können Schwindelattacken und Hörminderung zeitgleich operativ durch Labyrinthausschaltung mit Cochlea-Implantation behandelt werden. Die Menière-Erkrankung kann in seltenen Fällen auch erstmalig nach Cochlea-Implantation auftreten, ohne dass ein ursächlicher Zusammenhang bislang sicher zu belegen wäre. Bei Patienten mit Verdacht auf Menière-Erkrankung ohne Cochlea-Implantat kann die neue Hydrops-MRT-Technik in den Händen erfahrener Zentren die sichere Diagnosestellung erleichtern. Die Berücksichtigung weiterer Diagnosen für die Gesamttherapie kann den Erfolg im Einzelfall entscheiden.
Text: Univ. Prof. Dr. med. Martin Westhofen, Direktor der Klinik für Hals-Nasen-Ohrenheilkunde und Plastische Kopf- und Halschirurgie

Zur Person von Univ. Prof. Dr. med. Martin Westhofen:
Studium Universität Bonn, Weiterbildung in Neurochirurgie, Pathologie, Hals-Nasen-Ohrenheilkunde, Habilitation und Professur Universität Hamburg, 1996 Ruf an die RWTH Aachen University, Direktor der Klinik für Hals-Nasen-Ohrenheilkunde und Plastische Kopf- und Halschirurgie, zertifizierter Prüfarzt für klinische Studien, Sachverständiger Experte für Onkozert der der Deutschen Krebsgesellschaft, Fachexperte des Instituts für Medizinische und Pharmazeutische Prüfungsfragen (IMPP) für das Fach HNO. www.ukaachen.de
Foto: Uniklinik Aachen/RWTH Aachen University
Dieser Text erschien zusammen mit zwei Erfahrungsberichten in der Schnecke 112.
Zurück



